El Dr. Andrés González García, médico adjunto de la Unidad de Enfermedades Sistémicas Autoinmunes y Minoritarias en el Hospital Ramón y Cajal y médico internista de la Unidad de Medicina de Familia del Hospital Rúber Internacional, responde de manera rigurosa, clara y sencilla a 5 preguntas frecuentes sobre el lupus.
1. ¿El lupus es una enfermedad exclusiva de la piel?
El Lupus es una enfermedad muy heterogénea. Generalmente solemos utilizar el término ‘’lupus’’ para designar un problema clínico que le ocurre a un paciente con lesiones cutáneas concretas o en el contexto de una enfermedad que afecta a más órganos y tiene una serie de alteraciones analíticas (sistémico).
Sin embargo, el término lupus en sí mismo puede llegar a confundir, puesto que una lesión exclusiva de la piel puede ser lúpica (por ejemplo: el lupus cutáneo discoide) sin que necesariamente se acompañe de afectación de otros órganos (como cuando afecta a los riñones, el corazón, los nervios, el tracto gastrointestinal o el sistema nervioso central). Si bien es cierto que en función de qué tipo de lupus hablemos, habrá mayor o menor riesgo de que éste se asocie con un cuadro sistémico (es decir, que no sólo la piel sino cualquier órgano se vea afectado). Como pasa en muchas otras enfermedades, solemos utilizar una nomenclatura más completa que nos sirva para poder entender qué queremos decir cuando hablamos de lupus.
2. ¿Cómo clasificamos los tipos de lupus cutáneo?
El lupus cutáneo se puede clasificar en 3 tipos:
Lupus eritematoso cutáneo agudo
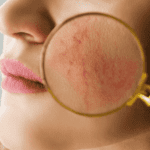
Un ejemplo sería el típico rash malar (o eritema en alas de mariposa) que afecta a la zona de las mejillas y la nariz, y característicamente respeta los surcos nasolabiales. Suele asociarse en mayor medida a un lupus sistémico. A veces se confunde con formas de rosácea o dermatitis seborreicas, que suelen ser más frecuentes en la población. Es por ello, que una lesión de este tipo debe ser valorada por un buen dermatólogo para poder establecer el diagnóstico correcto.
Lupus eritematoso cutáneo subagudo
Ocurre principalmente en mujeres jóvenes y de mediana edad. La gran mayoría de los pacientes tienen mucha sensibilidad al sol, es decir fotosensibilidad, algo muy presente en esta enfermedad. La asociación con el lupus sistémico también existe, pero no es tan elevada como las formas agudas, y cuando ocurre, suelen ser formas leves. Existen varios tipos, y en algunos de ellos se puede confundir con otras enfermedades como psoriasis, eczema u otros procesos específicos de la piel. Una forma particular de este grupo, es el lupus cutáneo que ocurre precipitado por fármacos. Existe una lista de medicamentos muy amplia que lo produce, por ello, es importante recordar los tratamientos recibidos y comentarlos a su médico cuando se sospeche lupus.
Lupus eritematoso cutáneo crónico.
En este grupo aparece la forma de lupus cutáneo más frecuente, el lupus discoide. Se presenta habitualmente en mujeres en la cuarta y quinta décadas de la vida. Generalmente afecta a cuello y cabeza, sobre todo cuero cabelludo, pabellones auriculares y mejillas. En ocasiones, puede aparecer en forma generalizada, incluyendo a regiones inferiores al cuello.
3. ¿En que consiste el lupus eritematoso sistémico (LES)?
El Lupus eritematosos sistémico (LES) es una enfermedad autoinmune de causa desconocida con una evolución crónica y que puede afectar a cualquier órgano del cuerpo. Además de un conjunto de síntomas heterogéneos se acompaña de alteraciones analíticas específicas: autoanticuerpos como los anticuerpos antinucleares (ANA).
En relación a los síntomas, pueden ser variables, desde un dolor articular y las lesiones en la piel que hemos comentado anteriormente, que se suelen resolver con tratamientos tópicos u orales, hasta dolencias graves con afectación renal, pulmonar, en la sangre o en el sistema nervioso central.
En el 90 % de las ocasiones afecta a mujeres en edad fértil, aunque también se puede presentar en la infancia, en décadas tardías y en hombres.
La mayoría de pacientes presenta una evolución crónica, que se caracteriza como otras enfermedades autoinmunes en forma brotes o agudizaciones de la enfermedad, intercalados con periodos de normalidad.
En España, se estima una prevalencia para el LES de entre 34 y 91 por 100.000 personas, y una incidencia de 2/100.000 habitantes/año.
Aunque no sabemos cuál es la causa última que produce la enfermedad, se conocen factores precipitantes como la exposición solar, el estrés y tóxicos como el tabaco, que pueden conllevar un peor control de la enfermedad, y una exacerbación de la misma.
4. ¿Qué papel juega la exposición solar?
La exposición solar es un claro factor desencadenante de un brote de la enfermedad cutánea y sistémica. Está comprobado, que los sujetos que no realizan una buena fotoprotección, presentan una enfermedad peor controlada. Es por ello que se debe recomendar a los pacientes con lupus que eviten las horas de mayor luz del día, así como que utilicen cremas fotoprotectoras con un factor mayor de 50. Además, existen multitud de medicamentos que pueden exacerbar esa fotosensibilidad, por lo que, en la medida de lo posible, deben ser evitados.
5. En una analítica tengo positivos los anticuerpos antinucleares (ANA), ¿tengo la enfermedad?
Los ANA son unos autoanticuerpos que reconocen componentes propios de la célula, tanto del núcleo como del citoplasma. En un paciente con un cuadro específico que sugiere afectación sistémica (dolor articular, lesión cutánea, clínica sugerente de afectación de la pleura o del peritoneo y cuadro general) la determinación de los ANA es una de las pruebas iniciales. Estos autoanticuerpos, pueden ir dirigidos contra diferentes estructuras, órganos o tejidos. La mayoría de estos autoanticuerpos pueden estar presentes en diferentes enfermedades autoinmunes sistémicas (EAS) como la esclerodermia o el lupus.
Sin embargo, la presencia de ANA no indica necesariamente el diagnóstico de una enfermedad autoinmune, puesto que también pueden estar presentes en sujetos sanos o en infecciones comunes. Es por ello, que una determinación positiva de ANA debe ser interpretada de forma prudente, y preferentemente por un médico experto en enfermedades autoinmunes, de manera que se pueda clarificar qué papel patológico juegan en el problema del paciente.
Más información
Si se quiere profundizar más allá de las 5 preguntas frecuentes sobre el lupus, se recomienda visitar la página web de la Sociedad Madrileña de Lupus y la Federación Española de Lupus.
Artículo elaborado por el Dr. Andrés González García, médico adjunto de la Unidad de Enfermedades Sistémicas Autoinmunes y Minoritarias en el Hospital Ramón y Cajal y médico internista de la Unidad de Medicina de Familia del Hospital Rúber Internacional.
Web: www.andresgonzalezgarcia.com