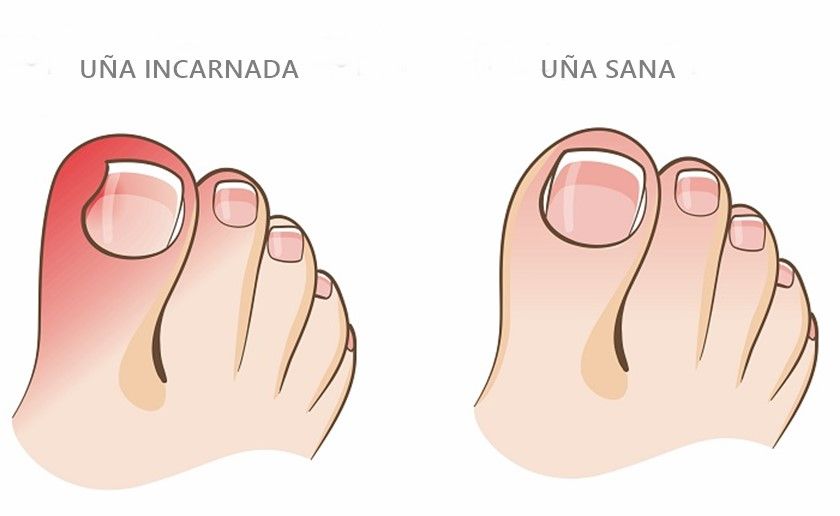
La uña incarnada también se denomina en terminología médica “onicocriptosis”. Este término proviene del griego, donde “onyx” es uña, y “krypyos” escondida. Consiste en la aparición de una zona inflamada en la parte lateral de la uña.
Es más frecuente en la uña del pie del primer dedo, “del dedo gordo”. También es más frecuente en adolescentes y adultos jóvenes (1). Las cifras de prevalencia son altas, afectando a un 2.5 a 5% de la población.
En ancianos encontramos que la uña incarnada puede no ser «pura», sino debida a malformaciónes de los huesos de la falange distal por la artrosis o degeneración de las articulaciones. Es lo que se denomina uña en tenaza, que también se «clava » en la piel pero no es la uña incarnada.
Curiosamente, en un estudio reciente en una población coreana, se encontró una incidencia anual de 307 personas por cada 100.000, con mayor frecuencia en mujeres y una tendencia bimodal, mostrando un segundo pico poblacional sobre los 50 años. Se encontró también una asociación con el halux valgus (“juanete”) y con la caída del arco plantar (“pies planos”). Este estudio apunta por tanto a otra parte de la población además de al clásico joven y deportista.
Otro estudio también aportó la posibilidad de una predisposición familiar, que se encontró en un 7% de los pacientes.
¿Por qué se produce?
Se produce por la penetración de la lámina ungueal en el pliegue lateral de la uña, lo que provoca inflamación y la aparición de tejido de granulación (un tejido inflamado que protruye). Existen varios factores predisponentes descritos :
Factores externos que favorecen la uña incarnada
• Zapatos mal ajustados o estrechos: que producen la compresión extrínseca del dedo gordo.
• Mal corte de las uñas de los dedos del pie: la uña se debe cortar de forma recta y no curvada. Cortarla demasiado tampoco es bueno, ya que deja tejido libre alrededor que puede inflamarse.
• Calzado que favorece el exceso de sudoración: hace que la piel de alrededor de la uña se ablande y sea más fácilmente penetrada por la uña.
• Infecciones de la uña: las infecciones de la lámina de la uña y piel de alrededor hacen que pueda debilitarse y fragmentarse en algún punto que penetre la piel de alrededor.
• Traumatismos del pie: corredores, futbolistas.
Factores internos, del propio paciente que predisponen a la uña incarnada
• Valgus o “juanete”.
• Hiperhidrosis o aumento de la sudoración del pie.
• Obesidad.
• Excesiva angulación de la uña.
¿Cómo se manifiesta la uña incarnada?
Inicialmente aparece una zona eritematosa (roja), seguida de edema y supuración. Posteriormente aparece tejido de granulación. Mozena describe en 2002 una clasificación de estos estadios, que de manera simplificada son los siguientes (4).
• Estadio inflamatorio: eritema (enrojecimiento), y leve edema en la zona lateral de la uña.
• Estadio abscesificado: eritema, edema, dolor y supuración en la cara lateral de la uña.
• Estadio hipertrófico: tejido de granulación en la parte lateral de la uña.
• Estadio hipertrófico distal: deformidad de la uña y aparición de tejido hipertrófico en los dos pliegues laterales de la uña y en la parte final de la yema del dedo (distal).
¿Cómo se trata la uña incarnada?
El tratamiento depende del estadio y la severidad de la afectación. También dependerá de la experiencia del dermatólogo con las diferentes opciones, así como de los tratamientos que haya recibido el paciente previamente .
1. Medidas generales
Siempre deben aplicarse, en cuanto note los primeros síntomas de uña incarnada:
• Utilizar calzado ventilado o con la uña del dedo abierta.
• Cortar las uñas rectas.
• Controlar la hiperhidrosis o el aumento del sudor, dejar el pie al aire si se puede.
• Tratar las infecciones ungueales si están presentes o prevenirlas con atnisépticos.
• Poner compresas de agua templada en la uña.
• Limpieza con peróxido de hidrógeno o povidona yodada.
2. Técnicas avanzadas
Su dermatólogo le explicará las posibilidades que puede aplicar para tratar su uña incarnada en su caso contreto si no ha cedido con medidas generales. Existen varias técnicas de cirugía menor y ablativas para destruir el tejido, como láser, electrocoagulación, sustancias coagulantes y otros que pueden ser seleccionadas.

¿Qué pronóstico tiene la uña incarnada? ¿Una vez curada puede volver a salir?
Cualquier opción terapéutica para tratar la uña incarnada no es definitiva. Es decir, la uña incarnada puede volver a aparecer.
¿Cómo podemos prevenir la uña incarnada?
La uña incarnada afecta sobre todo a la primera uña del dedo del piel en varones jovenes. El control de los factores de riesgo puede ayudar a su prevención, y sin embargo conocemos que puede haber un componente genético, así como la influencia de los factores anatómicos y fisiológicos que no son controlabes.
Cortar la uña recta, sin incluir el corte excesivo o limado de la parte lateral de la uña es la forma correcta de cortarla para prevenir la uña incarnada.
Otras medidas incluyen evitar los traumatismos repetidos de la uña, llevar zapatillas de deporte holgadas y cuidar de las uñas de los pues adecuadamente.
Rereferencias
1. Khuner N, Khandhari R. Ingrown toenails. Indian J Dermatol 2012; 78:3
2. Cho SY, Kim YC, Choi JW. Epidemiology and bone-relatedcomorbidities of ingrown nail: a nationwide population-based study. J Dermatol 2018; 45: 1418-1424.
3. Arica IE, Bostanci S, Kocyigit P, Arica DA. Clinical and sociodemographic characteristics of patients with ingrown nails. J Am Podiatr Med Assoc 2019; 109: 201-206.
4.Mayeaux EJ Jr, Carter C, Murphy TE. Ingrown Toenail Management. Am Fam Physician. 2019 Aug 1;100(3):158-164. PMID: 31361106.
Te invitamos a compartir este artículo para que otras personas conozcan qué es la uña incarnada (onicocriptosis), sus causas, síntomas, tratamiento y algunas de las preguntas más frecuentes sobre este problema.