El eccema dishidrótico, también conocido como eccema vesicular o pompholix, aparece por una combinación de factores endógenos y exógenos que alteran la barrera epidérmica y desencadenan inflamación de la piel. Los mecanismos principales incluyen la disrupción de la barrera cutánea y la activación de respuestas inmunes frente a irritantes y antígenos, lo que genera vesículas profundas y pruriginosas en las palmas y los lados de los dedos. Es una manifestación más de la dermatitis atópica.
¿Qué factores influyen en la aparición del eccema dishidrótico?
Entre los factores endógenos, la dermatitis atópica y las mutaciones en proteínas de la barrera epidérmica (como filagrina) aumentan la susceptibilidad, facilitando la inflamación y la aparición de lesiones vesiculares.
Los factores exógenos más relevantes son la exposición repetida a irritantes (agua, jabones, productos químicos) y alérgenos de contacto, aunque en muchos casos no se identifica un desencadenante específico. El eccema dishidrótico puede estar relacionado con la dermatitis de contacto.
El eccema dishidrótico puede coexistir con otros tipos de eccema de manos y, en ocasiones, no se logra identificar una causa única, siendo frecuente la presencia de formas mixtas. La literatura actual enfatiza que las formas de las lesiones de eccema no se relacionan con cada causa, y que generalmente están influyendo varias causas.
¿Es el eccema dishidrótico una alergia?
Las alergias de contacto, especialmente la sensibilización al níquel y otros metales, juegan un papel relevante en la aparición del eccema dishidrótico cuando este forma parte del espectro de la dermatitis alérgica de contacto. La sensibilización ocurre cuando iones metálicos como el níquel penetran la piel y actúan como haptenos, uniéndose a proteínas cutáneas y desencadenando una respuesta inmunitaria mediada por linfocitos T, principalmente tipo IV, lo que genera inflamación y lesiones eccematosas en las manos.
El níquel es el metal más frecuentemente implicado en la dermatitis alérgica de contacto, aunque en el eccema dishidrótico puro su papel es menos predominante que en otras formas de eccema de manos. Sin embargo, en pacientes con antecedentes de exposición ocupacional o personal a metales, la sensibilización al níquel, cobalto y otros metales puede manifestarse como eccema vesicular recurrente, especialmente con afectación bilateral, periungueal o en muñecas, y puede asociarse a dermatitis sistémica si hay exposición oral o sistémica al alérgeno.
En el manejo, la evitación estricta del contacto con el metal sensibilizante es fundamental. El diagnóstico se confirma mediante pruebas epicutáneas (patch test) dirigidas a los alérgenos sospechosos. El tratamiento en cremas prescrito por el dermatólogo incluye cremas barrera para las manos y de tratamiento para reducir la inflamación y el riesgo de infección.
La American Academy of Dermatology y la American Academy of Pediatrics recomiendan la educación sobre la evitación de metales y la identificación de fuentes de exposición como parte esencial del abordaje.
En resumen, la sensibilización a metales, especialmente níquel, puede ser un factor causal en el eccema dishidrótico, y su identificación mediante pruebas de parche y la evitación del alérgeno son claves para el manejo clínico.
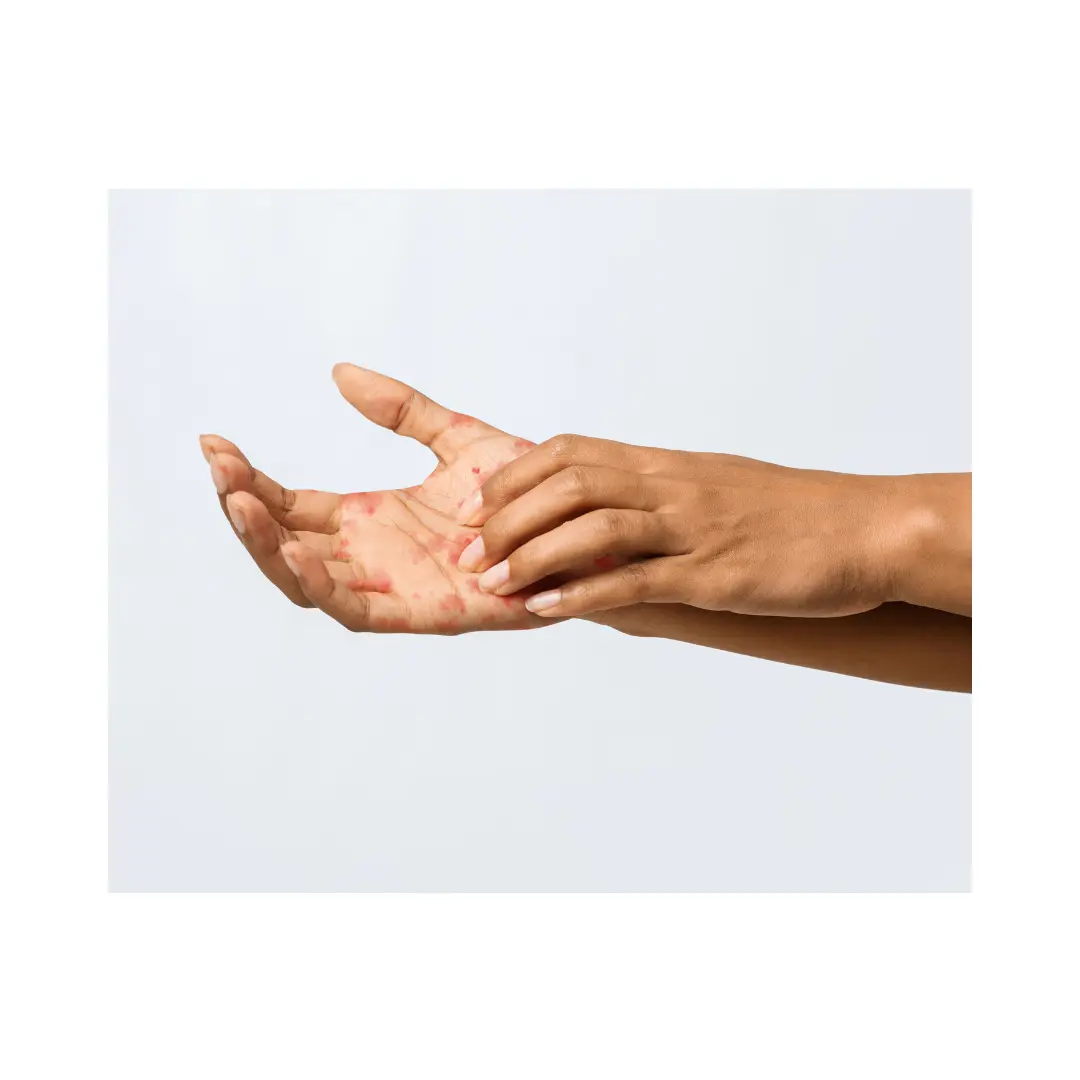
Eccema dishidrótico: un eccema curioso por la edad
Los grupos de edad más afectados por el eccema dishidrótico son los adultos jóvenes, especialmente aquellos en la segunda y tercera décadas de la vida. El promedio de edad al momento del primer diagnóstico es de aproximadamente 37 años, y la mayor incidencia se observa en adultos en edad laboral, particularmente en ocupaciones con exposición a irritantes y alérgenos de contacto.
Aunque puede presentarse en adolescentes y niños, la prevalencia es significativamente menor en estos grupos comparado con adultos. En adolescentes, la prevalencia anual de eccema de manos (incluyendo el dishidrótico) es relevante pero inferior a la observada en adultos jóvenes. En la infancia, el eccema suele ser de tipo atópico y tiende a remitir antes de la adolescencia, mientras que el eccema dishidrótico es más característico de la edad adulta.
“Una de las cosas que más llama la atención en consulta es cuando un paciente mayor de 70 años consulta por lesiones vesiculosas en palmas. Siempre me hace dudar del diagnóstico de dishidrosis. En esos casos pienso antes en psoriasis pustulosa palmar, reacción adversa a medicamentos o incluso una infección. El eccema dishidrótico, por edad, es muy poco frecuente en personas mayores, y cuando aparece hay que reconsiderar el diagnóstico.”
¿El eccema dishidrótico puede aparecer por medicamentos?
Sí, existen medicamentos que pueden empeorar el eccema dishidrótico. Los fármacos que más se asocian con exacerbaciones o inducción de dermatitis eccematosa, incluyendo el eccema dishidrótico, son frecuentes y usados. Se incluyen medicamentos de todo tipo, los más frecuentes son los utilizados para controlar la tensión arterial.
No es infrecuente que en la práctica nos encontremos pacientes que son sometidos a medicamentos inmunomoduladores o biológicos que debutan con eccema dishidrótico o incluso otro tipo de eccema.
Antivirales para hepatitis C y algunos medicamentos cardiovasculares también se han vinculado con erupciones eccematosas, aunque con menor frecuencia. Además, fármacos que causan deshidratación cutánea o reacciones de hipersensibilidad retardada pueden precipitar brotes de eccema dishidrótico.
También se ha documentado en medicamentos para tratar la hepatitis o de acción cardiovascular.
El diagnóstico de dermatitis eccematosa inducida por fármacos puede ser complejo, y la retirada del medicamento sospechoso suele ser necesaria para confirmar la relación causal. Es fundamental considerar la historia farmacológica en pacientes con eccema dishidrótico de inicio reciente o curso atípico, especialmente en adultos mayores polimedicados.
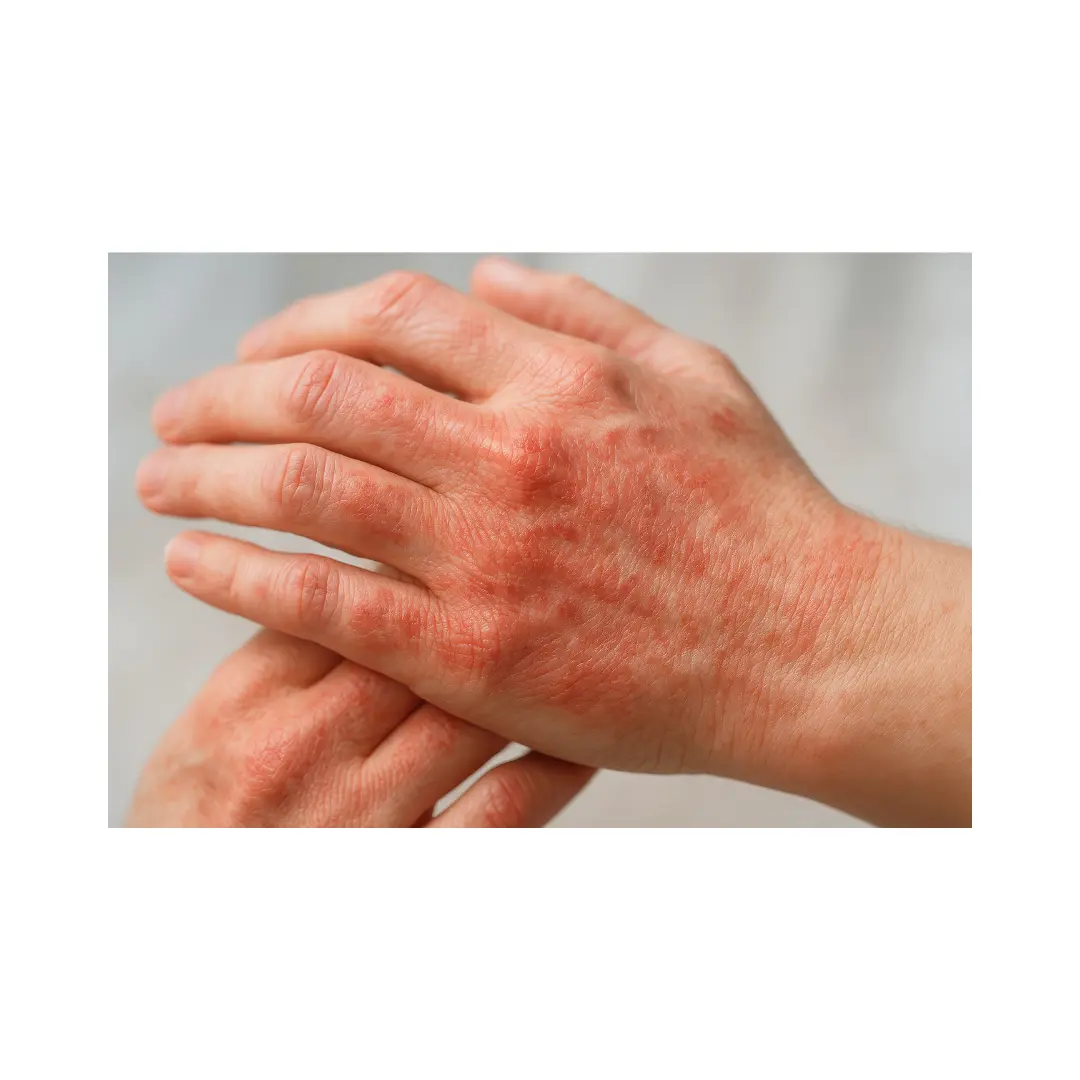
¿Es peligroso tener un eccema dishidrótico? ¿Cuáles son las complicaciones?
Las complicaciones asociadas al eccema dishidrótico incluyen principalmente la infección secundaria bacteriana de las lesiones, que puede manifestarse como impetiginización, celulitis o erisipela, especialmente en casos con fisuras o erosiones cutáneas.
Otra complicación relevante pero infrecuente es el desarrollo de linfedema crónico de la mano y antebrazo. Sería el resultado de inflamación persistente y episodios recurrentes de infección, lo que puede requerir manejo especializado y profilaxis antibiótica.
El eccema dishidrótico crónico puede causar dolor intenso, prurito severo y fisuras, lo que lleva a discapacidad funcional, limitación en actividades manuales y, en casos graves, ausentismo laboral o incapacidad prolongada. Además, existe una asociación aumentada con herpes zóster, probablemente por alteración de la inmunidad cutánea local.
Finalmente, la afectación psicológica y la disminución de la calidad de vida son frecuentes en pacientes con formas crónicas o severas, debido a la visibilidad de las lesiones y el impacto en la función diaria.
Conclusiones
El eccema dishidrótico es una enfermedad compleja, con múltiples factores implicados y un curso clínico muchas veces crónico y recidivante. En la práctica dermatológica, representa un desafío diagnóstico y terapéutico. Desde mi experiencia, es fundamental realizar una historia clínica detallada, valorar pruebas epicutáneas cuando esté indicado, revisar la medicación y abordar de forma individualizada a cada paciente.
El tratamiento puede ser efectivo, siempre que esté bien ajustado a las características del paciente, sus antecedentes y la gravedad de los brotes. Muchas veces es necesario realizar tratamientos de mantenimiento o combinar medidas tópicas con inmunomoduladores o fototerapia.
Además del tratamiento médico, la educación del paciente y su implicación en los cuidados diarios es clave para reducir recaídas y mejorar la calidad de vida. El eccema dishidrótico no es una enfermedad grave, pero sí es molesta, persistente y a veces incapacitante, y merece toda nuestra atención
Referencias
- Weidinger S, Novak N. Hand eczema. Lancet. 2024 Dec 14;404(10470):2476-2486. doi: 10.1016/S0140-6736(24)01810-5. Epub 2024 Nov 29. PMID: 39615508.
- Warshaw EM, Zhang AJ, DeKoven JG, Maibach HI, Belsito DV, Sasseville D, Fowler JF Jr, Fransway AF, Mathias T, Pratt MD, Marks JG Jr, Zug KA, Zirwas MJ, Taylor JS, DeLeo VA. Epidemiology of nickel sensitivity: Retrospective cross-sectional analysis of North American Contact Dermatitis Group data 1994-2014. J Am Acad Dermatol. 2019 Mar;80(3):701-713. doi: 10.1016/j.jaad.2018.09.058. Epub 2018 Oct 18. PMID: 30342160.
- Gladys TE, Maczuga S, Flamm A. Characterizing demographics and cost of care for dyshidrotic eczema. Contact Dermatitis. 2022 Feb;86(2):107-112. doi: 10.1111/cod.14007. Epub 2021 Dec 5. PMID: 34773262.
- Ye M, Chan LN, Douglas I, Margolis DJ, Langan SM, Abuabara K. Antihypertensive Medications and Eczematous Dermatitis in Older Adults. JAMA Dermatol. 2024;160(7):710–716. doi:10.1001/jamadermatol.2024.1230
Podemos ayudarte a solucionar tus problemas de piel consulta nuestras agendas y pide directamente tu cita desde tu dispositivo.
Preguntas frecuentes sobre el eccema dishidrótico
¿Qué provoca el eccema dishidrótico?
- Estrés emocional o ansiedad mantenida.
- Hipersensibilidad a metales, especialmente níquel, cobalto o cromo (en joyas, cosméticos, monedas…).
- Sudoración excesiva (hiperhidrosis), que puede empeorar los brotes.
- Dermatitis atópica de base o antecedentes personales/familiares de eccema.
- Contacto con detergentes o productos irritantes.
Es frecuente que curse por brotes, especialmente en primavera y verano.
¿Qué debo evitar si tengo dishidrosis?
- Evita el contacto directo con agua y detergentes: usa guantes de algodón bajo los de goma.
- No manipules objetos metálicos sin protección (llaves, monedas, etc.).
- Evita la sudoración excesiva: mantén manos y pies frescos y secos.
- Reduce el estrés, ya que es un factor exacerbador claro.
- Evita cosméticos o productos que contengan níquel o fragancias.
- Si te han hecho un test del parche positivo a metales, evita el contacto y consumo (en algunos casos, también vía dieta).
¿Cuánto dura el eccema dishidrótico?
¿Cuál es la mejor crema hidratante para el eccema dishidrótico?
- Formulaciones con glicerina, urea en bajas concentraciones, ceramidas, lactato o parafina líquida.
- Texturas tipo ungüento o crema muy rica, no lociones ni productos fluidos.
- Marcas de farmacia específicas para dermatitis, con mínima reactividad, suelen ser bien toleradas.
La aplicación debe ser varias veces al día, especialmente tras el lavado de manos y siempre antes de dormir.
¿Existe tratamiento natural para el eccema dishidrótico?
- Baños con permanganato o sulfatos diluidos o infusiones de manzanilla para secar vesículas.
- Baños con aceites naturales o parafinas o avena coloidal, en formas muy purificadas, pueden aliviar picor e inflamación leve.
- Compresas frías para reducir el picor agudo.
⚠️ Siempre bajo supervisión dermatológica: algunas plantas o aceites “naturales” pueden empeorar el brote por contacto o fotosensibilidad.
¿El eccema dishidrótico es contagioso?
El eccema dishidrótico no es una infección ni es contagioso, aunque a veces puede confundirse con infecciones micóticas o víricas por la presencia de vesículas. No se transmite por contacto, agua ni objetos.